「脳卒中」と聞くと、高齢者や男性に多い病気と思われがちですが、若い世代や女性の罹患者も増えています。脳梗塞を発症すると、退院時に介助を必要とする人が約3割、まったく障害が残らない人は約2割とも言われ(参考:日本医療機能評価機構)、たとえ命が助かっても後遺症によって生活が一変してしまうことが少なくありません。若くして発症すれば、それだけ長く、自身の生活にも家族にも影響がおよびます。若い世代にも知っておいてほしい脳卒中の症状や予防法を医療法人財団順和会山王病院・山王メディカルセンター脳血管センター長の内山真一郎先生に伺いました。
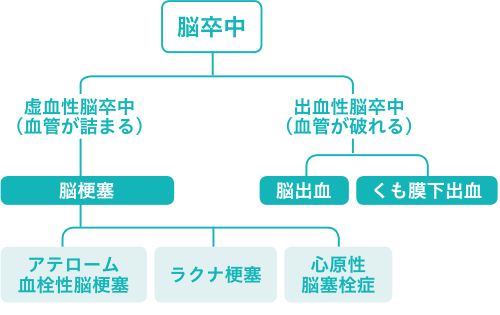
脳卒中とはどんな病気?
脳卒中とは、何らかの原因によって脳の血管が傷害され、脳の機能が低下する病気の総称です。大きく次の3種類に分類されます。
- 1. 脳梗塞
脳の血管が詰まって組織が壊死するもの。
脳卒中のうち、約4分の3は脳梗塞が占めています。脳梗塞はさらに以下の3つのタイプに分けられます。- (1)アテローム血栓性脳梗塞
動脈硬化により頸動脈や脳内の主幹動脈などの太い血管が詰まるタイプ。 - (2)ラクナ梗塞
脳内の細い血管が詰まるタイプ。あまり大きな発作にはならず、手足の麻痺やしびれなどが起こることが多い。 - (3)
心原性脳塞栓症
心臓にできた血栓が脳に流れて大きな血管を詰まらせるタイプ。重症になりやすい。
- (1)アテローム血栓性脳梗塞
- 2. 脳出血
脳の血管が破れて出血し、そこでできた血腫 が脳組織を圧迫して破壊し、脳機能に障害が出るもの。 - 3. くも膜下出血
脳の太い血管に動脈瘤 と呼ばれる膨らみができて、それが破裂して、くも膜と軟膜の間に出血するもの(脳は外側から硬膜・くも膜・軟膜の3層の膜で覆われている)。
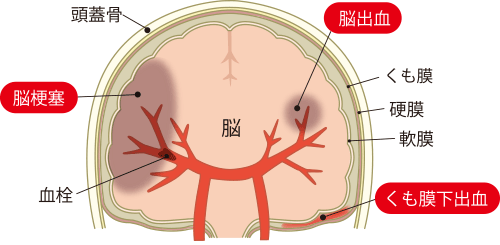
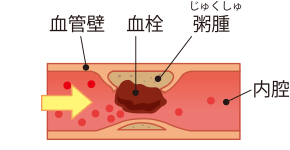
脳の動脈や頸動脈の血管壁にコレステロールなどがたまり、粥腫(アテローム)ができる。表面の膜に亀裂が生じて粥腫が破裂するとそこに血栓ができ、血管の内腔が詰まってしまうか、遠方の血管に流れていって詰まらせる。
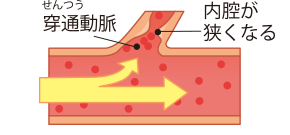
脳の細い(穿通動脈)が、動脈硬化によって血管壁が厚くなり、血管の内腔が狭くなる。動脈硬化が進むと血栓により、血管が塞がってしまう。
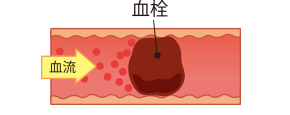
心臓の内部にできた血栓が血流に乗って脳に運ばれて、脳の血管が詰まってしまう。
脳梗塞で最も多いのは動脈硬化を原因とするアテローム血栓性脳梗塞です。その増加の背景には、ライフスタイルの欧米化によるカロリーや脂肪の摂りすぎや運動不足などから糖尿病、脂質異常、メタボリックシンドロームなどの代謝性危険因子が考えられます。また、心原性脳塞栓症の4分の3以上は心房細動という不整脈が原因です。高齢になるほど心房細動を発症しやすいため、高齢化が進むことによる心原性脳塞栓症の罹患者数も増えています。薬によって血栓を溶かす治療やマイクロカテーテルを入れて血栓を取り除く血管内治療など急性期の治療が進歩しているため死亡率は減っていますが、罹患者のうち約3割は何らかの後遺症が残り、介護が必要となる原因の第2位ともなっています。
若い世代にも見られる
脳卒中の原因・特徴
全体的に高齢者に多い病気とはいえ、若い年代で脳卒中を発症する人も増えています。その背景として、危険因子となる生活習慣病が若い世代にも増え、動脈硬化そのものが若年化していることが考えられます。全体では減ってきている喫煙率も、若い年代の女性では増えていることも問題です。
一方で、若い年代の脳卒中には、高齢者とは異なる特殊な原因もあります。
- 1. 脳動脈
解離
中でも関心が寄せられているのは「脳動脈解離」という血管の異常です。脳の動脈は外膜・中膜・内膜の3層構造となっており、それぞれの膜の間に裂け目ができることがあります。そこに血液が入り込むと、血管の内腔が狭くなって脳梗塞を起こすのです。日本人では、先天的に血管が脆い傾向のある人が椎骨 動脈という首の脇にある血管に裂け目を起こしやすいと言われています。ヨガやエアロビクス、ゴルフ、水泳などの運動やカイロプラクティック、美容院での洗髪など首に過度な力が加わることが誘因になるケースもあります。 - 2. モヤモヤ病
脳の血管が狭くなって詰まるのを補うためにバイパスの血管ができ、画像を撮るとモヤモヤした状態の血管が見られる原因不明の病気です。この血管はもともと血流も悪く脆いので、脳梗塞も脳出血も起こしやすくなります。患者数のピークは10代と30〜40代にあり、過呼吸で酸素欠乏になると脳の血管が収縮し、脳卒中症状が誘発されます。そのため、赤ちゃんが興奮して泣いた時に半身麻痺が起こる、管楽器を吹いた時などに片側の手足が麻痺するといった症状が見られることがあります。 - 3. 片頭痛
片頭痛は脳の血管がけいれんすることで起こります。日本人の約3割は片頭痛持ちといわれ、通常は一過性の頭痛で済みますが、けいれんが強かったり長く続いたりすると、血管が詰まって脳梗塞になることがあります。慢性的に片頭痛を起こしている人のMRI画像を撮ると、脳梗塞の前段階で見られる白いポツポツした点(白質病変)が現れることもあります。頻繁に頭痛を繰り返したり、ひどくなったりする場合は、一度脳ドックなどで調べてみることをお勧めします。 - 4.
卵円孔開存
胎児のときは心臓の右心房と左心房の間にある壁に孔が開いており、通常は生後に塞がります。ところが、大人になっても閉じないまま開いている人が2〜3割います。通常の生活に支障はありませんが、足の静脈に血栓(深部静脈血栓症)ができていると、例えば激しい咳やくしゃみをした時、トイレでいきんだ時など急に力を入れた時に、脳梗塞を起こすことがあります。こうした瞬間に血栓が孔を通って左心房に到達すると、左心房から左心室、頸動脈を通じて脳に流れて脳梗塞の原因となります。 - 5. 薬物
経口避妊薬(OC:Oral Contraceptives)や閉経期のホルモン補充療法(HRT:Hormone Replacement Therapy)でも、ホルモンが代謝系に影響を及ぼして血液を固まりやすくするため、脳梗塞のリスクが上がります。特に動脈硬化の危険因子を持っている人は服用の可否を慎重に検討した方がよいでしょう。睡眠薬など一般的な治療薬でも、大量に飲めば脳の血管がけいれんを起こして脳梗塞を発症してしまうこともあります。
脳卒中に早く気づくために
手足の麻痺や話し方に注意
このようにさまざまな原因がある脳卒中ですが、発症するのは「ある日、突然」です。発症すると、脳の場所によって手足の麻痺や言語障害などの症状が出ることが多く、米国脳卒中協会はこれらの特徴的な症状の頭文字を「FAST」という略語にして早期受診を啓発しており、日本でも啓発運動が展開されています。
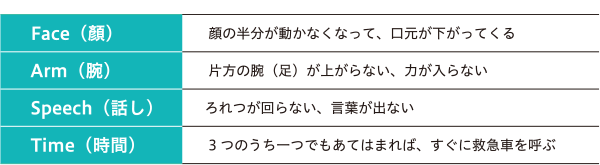
この他に、一過性黒内障といって片方の目だけが急に見えなくなったり、半盲といって視野の半分だけ見えなくなることもあります。半盲の場合、両目で見ても片目で見ても同じように視野が欠けて見えます。
脳梗塞の約3割にTIA(Transient Ischemic Attack:一過性脳虚血発作)と呼ばれる前兆発作があります。TIAとは上記のような脳卒中の症状が一時的に起こって、長くても24時間以内(多くは数分から数十分以内)に消失するものです。そのため「ちょっと体調が悪かったのだろう」と放置されがちですが、その後本格的な脳卒中発作が起こる可能性が高いことが分かっています。特に発症から48時間以内の早い時期ほど確率が高いので、TIAが起こったらできるだけ早く治療を開始する必要があります。
脳卒中は時間との勝負です。時間の経過とともに脳の細胞が死んで、後遺症をもたらすようになり、命に関わるリスクが高くなります。突然、いつもと違う症状が表れたら、一刻も早く専門の医療機関を受診することが重要です。近くでt-PA治療(※)や血管内治療を行っている医療機関をあらかじめ調べておくと安心です。
※t-PA治療:血栓溶解液t-PA(アルテプラーゼ)を注射し、梗塞を起こした血栓を溶かして血流を再開させる治療法。発症4.5時間内に処置できれば、劇的に症状を改善させる見込みが高い。
生活習慣病の改善と
定期的な検診で脳卒中を予防
加齢、人種、性別を除いて、予防ができる脳卒中の危険因子には、高血圧、糖尿病、脂質異常、喫煙、大量飲酒、心房細動、慢性腎臓病、メタボリックシンドロームなどが挙げられます。これらの危険因子の程度が強く、数が多いほど、脳卒中のリスクが高まります。逆に、これらをすべてきちんと管理すれば、脳卒中の8割は予防できるといわれています。
ストレスが危険因子になっているということは証明されていないのですが、実際にはストレスが引き金となって発症する人が多いようです。ストレスを受けると交感神経が緊張して血管が収縮し、血栓ができやすくなり、血圧の上昇により血管が破れやすくなるためです。ストレスによって心臓が刺激され、心房細動も起こりやすくなります。
このように、さまざまな要因があいまって脳卒中のリスクが高まります。高血圧や糖尿病は一生懸命治療しても、タバコはやめないというのでは効果はありません。生活全体を見直して、全ての危険因子を減らしていくよう努めましょう。食事では糖質制限が注目されていますが、過度の糖質制限は脂肪の摂りすぎになりやすく、肥満やメタボリックシンドロームにつながりますので、バランスよく食べましょう。適度な運動を継続し、定期的な検診で健康状態を把握することも大切です。
女性の場合は、閉経期を過ぎると女性ホルモンが減少することで血圧、血糖、コレステロールが増え、体重も増加しやすいので要注意です。しばらく健康診断を受けていない間に生活習慣病になっていたということも珍しくありません。以前、異常がなかったからといって油断せず、毎年検診を受けましょう。
特に40代以上、家族・近親者が脳卒中を起こしたことがある、動脈硬化の危険因子がある。これらのいずれかに当てはまる方は、一度脳ドックを受けておくことをお勧めします。脳ドックでは無症候性脳梗塞(隠れ脳梗塞)や無症候性頸動脈・脳動脈
国際医療福祉大学臨床医学研究センター教授
東京女子医科大学名誉教授
1974年北海道大学医学部卒業。1981年にアメリカのメイヨークリニック(血栓症研究室)に留学 。2001年東京女子医科大学神経内科教授。2008年東京女子医科大学神経内科主任教授。2011年東京女子医科大学脳神経センター所長。2014年 山王病院・山王メディカルセンター脳血管センター長、国際医療福祉大学教授、東京女子医科大学名誉教授。日本脳卒中学会会長、日本脳ドック学会理事などの要職を歴任。『働き盛りを襲う脳梗塞:ここまで防げる、ここまで治る最新医療』(小学館)など著書多数。