がん(悪性新生物)は、日本人の死因の1位ですが、病名は知っていても、どのような病気なのか、予防や治療はどのようにするのか、知らないことも多いのではないでしょうか。もしものときのために、知っておきたい基礎知識について、国立がん研究センター がん対策研究所の若尾文彦事業統括に伺いました。
【キーワード:がんとは】
がんは遺伝子が傷つき
細胞に異常が生じる病気
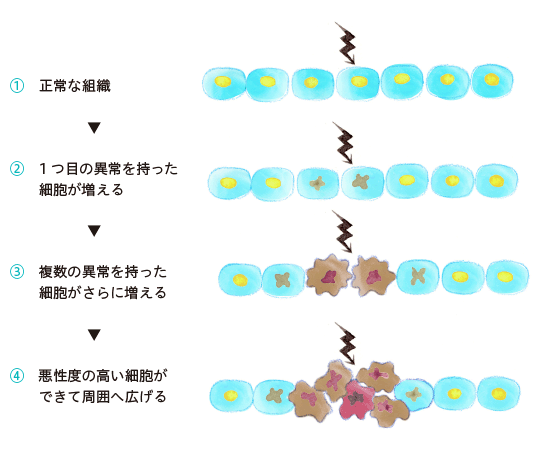
私たちの体は膨大な数の細胞がひと固まりになってできています。正常な細胞は分裂を繰り返し、必要に応じて新しい細胞を生じたり、自然に死滅したりするなど厳密にコントロールされています。
ところが何らかの要因で遺伝子に傷がつくと、細胞に異常が生じます。多くの場合は自身の免疫機能によって、異常が生じた細胞を制御しますが、中には制御をすり抜けて無秩序に増殖を続ける細胞があります。異常のある細胞がどんどん増えることで、次第に周囲に染み出すように広がったり、本来あるはずのない場所で増殖したりします。がんはこうしたメカニズムで発症する病気です。
 資料提供/国立がん研究センター がん情報サービス
資料提供/国立がん研究センター がん情報サービス
【キーワード:上皮内がん・悪性新生物とは】
上皮内がんはほとんど転移がなく
悪性新生物は転移のリスクがある
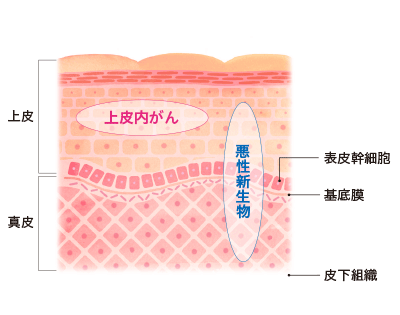
異常な細胞の増え方にも段階があります。ごく初期の段階のものは「上皮内がん」といいます。上皮とは、体の表面や内臓の粘膜などを覆う組織のことをいいます。この上皮内にとどまっている異常な細胞が「上皮内がん」です。多くの場合は手術で取り除くことができ、転移の心配もほとんどありません。
一方で、異常な細胞が基底膜を破って周囲の細胞に広がる「
【キーワード:悪性腫瘍(がん)・良性腫瘍とは】
悪性腫瘍(がん)は浸潤や転移を起し、
良性腫瘍は転移の心配がない
腫瘍とは、何らかの要因でできた異常な細胞が体の中で固まりになったものです。悪性腫瘍は異常な細胞が無秩序に増殖しながら、浸潤(周囲に染み出るように広がる)や転移により全身に広がっていきます。
一方、良性腫瘍の場合は比較的ゆっくりと増殖し、浸潤や転移はしません。特に症状が見られず、治療の必要がない場合も多いですが、基となる細胞の種類や腫瘍の大きさ、発症した部位によっては症状が現れることもあります。その場合も手術で取りきることができれば、再発の心配はほとんどありません。
【キーワード:がんのステージとは】
がんの治療方針を検討する際の
基準となるもの
がんの「ステージ」とは「病期」を意味するもので、がんの大きさや周囲への広がり方から、がんの進行の程度を判定した結果、進行の程度がどのくらいかを表します。
ステージは大きくI期からIV期までの4段階に分けられます。なお、上皮内がん(がん細胞が上皮内にとどまっている状態)の場合は0期とされます。さらに「がんの大きさや深さ(T)」、「周りのリンパ節転移の程度(N)」、「他の臓器への転移(M)」なども確認しながら、がんの治療方針を検討していきます。ステージの分類の仕方はがんの種類によって異なります。
【キーワード:5つのがん検診】
40歳を過ぎたら定期的に検診を
子宮頸 がん検診は20歳から受診を
日本人の死因の1位はがん(悪性新生物)ですが、診断と治療の進歩によってがんで亡くなる人の数は減少傾向にあり、また5年生存率は上昇しています。
がんによる死亡を防ぐ最大の
現在、国が推奨しているがん検診は次の5つです。それぞれの対象年齢や検診の頻度、検査方法などもチェックしておきましょう。
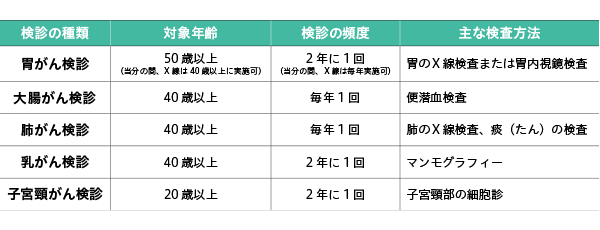
「まだ健康には自信があるし大丈夫だろう」とがん検診を先送りにする人もいるようですが、初期の段階からはっきりした自覚症状を感じるがんはまずありません。40歳を過ぎたら定期的に検診を受けることを心がけましょう。
また、子宮頸がんは若い世代でも発症するリスクの高いがんの一つです。20歳以上から検査を受けることが勧められているので、そうした機会を大切にして早期発見・早期治療につなげましょう。
【キーワード:がんの検査】
問診と診察からスタート
最終的な診断は病理検査で確定
がん検診で精密検査を受ける必要があると判定された場合(要精密検査)は、必ず、精密検査を受診してください。要精密検査と言われても、がんと決まったわけではないので、あまり心配せずに受診してください。また、何らかの異常を指摘されたり、がんの疑いが見られたりするような場合は、速やかに医療機関を受診しましょう。
医療機関を選ぶ際には、かかりつけ医などに相談して紹介状を書いてもらったり、専門的ながん医療を手がける「がん診療連携拠点病院」「地域がん診療病院」から探したりする方法があります。全国の拠点病院は下記のサイトから検索することができます。
医療機関ではまず、担当医による問診と検査が行われます。
問診では主に次のようなことを聞かれますので、あらかじめメモしたものを持参して受診するのもよいでしょう。
- □現在の体の状態や症状
- □過去にかかった病気
- □現在かかっているほかの病気
- □家族や血縁者の病歴や治療中の病気
- □生活習慣(喫煙や飲酒、職業など)
次に、より詳しい情報を得るために、主に次のような検査が行われます。
- □血液検査
- □画像検査(X線検査、CT(コンピューター断層撮影装置)検査、MRI(磁気共鳴画像装置)検査、PET(陽電子放射断層撮影装置)検査、超音波(エコー)検査、内視鏡検査など)
- □画像検査で病変が見つかり、その病変から細胞や、病変の一部を採取できる場合は、採取を行い、採られた細胞や組織を顕微鏡で観察することにより、がんかどうか、どのような種類のがんかといったことを診断し、確定する(病理診断)
これらの検査でがんと診断された場合には、がんの広がりを調べる検査を行い、治療方針を検討します。また、心臓や呼吸器、肝臓、腎臓など全身の状態を検査し、どんな治療法が適しているかを判断するための材料にします。
【キーワード:標準治療】
エビデンスに基づき
効果が確認されている治療
「標準治療」と聞くと「ごく普通の治療」というイメージを抱きやすく、「それよりも最新の治療を受けたい」と思う人も少なくないようです。
実際には、標準治療より新しい治療法が優れているというわけではありません。標準治療と最新治療には大きく次のような違いがあります。
- □標準治療
科学的根拠に基づいた観点で、効果があることが確認された現在受けることができる治療(公的保険の対象) - □最新治療
科学的根拠がまだ確立されていない、実験的・研究的な治療(公的保険の対象外)
最新治療といわれる中には、効果を確認するための臨床試験が行われている治験や先進医療の他に、効果の確認を行わないまま、全額自費で行われる自由診療、民間療法などがありますので、注意が必要です。効果が確認されているのは標準治療だけだということを覚えておきましょう。
標準治療は「手術治療」「放射線治療」「薬物治療」の3つを柱とし、がんの種類や進行の具合に応じてこれらの治療を組み合わせた「集学的治療」が行われます。また近年ではがんと診断されたときから「緩和ケア」も併せておこなわれることが推進されています。
がんの治療において大切なことは、担当医とよく相談したうえで、納得できる治療法を自分自身で選択するということです。そのためにも自分のがんの状態をきちんと知り、それぞれの治療のメリット、デメリットをしっかり確認するようにしましょう。
【キーワード:がん相談支援センター】
全国各地に設置されている
無料相談窓口を活用しましょう
自分や家族が「がんかもしれない」と不安を感じたり、がんと診断された後に治療や療養、今後の生活、社会復帰のことなどさまざまな悩みや疑問が生じたりした場合には、全国のがん診療連携拠点病院に設置されている「がん相談支援センター」にて、誰でも無料で相談することができます。最寄りのがん相談支援センターは、下記のサイトから調べることができます。
また、「がん情報サービスサポートセンター」では、ナビダイヤルで最寄りのがん相談支援センターを案内しています。
電話番号:0570-02-3410(ナビダイヤル)、03-6706-7797
受付時間:平日10~15時(土日・祝日・年末年始を除く)
※相談は無料ですが、通話料は発信者の負担となります。また、一部のIP電話からは利用できません。ナビダイヤルの通話料は全国各地一律です。
こうしたサービスを積極的に活用して、がんに対する悩みや不安の解消に役立てましょう。
1986年横浜市立大学医学部卒業。国立がんセンター病院放射線診断部レジデント、同院がん対策情報センター センター長補佐併任、同センターがん情報提供研究部長を経て、2012年よりがん対策情報センター長。2021年9月から現職。正しいがん医療情報の提供や、がん対策評価などに取り組む。