白血病は、血液のがんの一種です。かつては、「不治の病」の印象が強かった病気ですが、近年は治療薬や移植医療が進歩し、治癒できる病気になってきました。白血病は、症状の初めが風邪などに似ている場合もあり、注意が必要です。白血病とはどんな病気か、東京都立駒込病院血液内科医の垣花和彦医長に伺いました。
白血病には
大きく4つのタイプがある
白血病は「血液のがん」とも言われる、悪性腫瘍の一つです。血液中の赤血球や白血球(好中球やリンパ球)、血小板は骨髄でつくられます。骨髄の中にある血液を作り出す細胞(造血幹細胞)が血液細胞(血球)になる過程で、何らかの遺伝子異常によってがん化して白血病細胞となり、体の中で増える病気です。
白血病には大きく分けて4つのタイプがあります。
リンパ性白血病は、リンパ球になる細胞ががん化したものです。一方、骨髄性白血病は、赤血球や
4タイプの白血病は、それぞれ分化のどの段階でがん化したか、またはどのような遺伝子異常が起こってがん化したかによって、さらに細かく分類されます。
※分化:単一、または同一の細胞が、複雑化・異質化し、特殊な機能を持つこと。
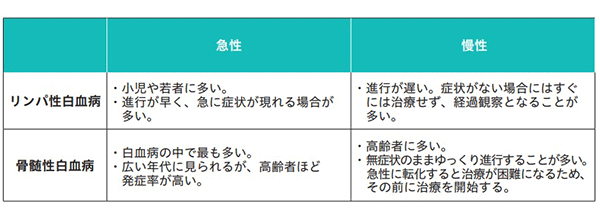
急性白血病と
慢性白血病の違いは
他のがんと同様、白血病も高齢になるほど発症率は高くなります。がん全体の中では、罹患率は17番目、1.4%程度ですが、19歳以下のがんでは白血病が最も多く、若年者も比較的多く発病するのが特徴です(国立がん研究センター)。
白血病は、病気の状態により呼び名が変わります。未熟な細胞が増殖するのが「急性」、分化した細胞の増殖が抑制できなくなっているのが「慢性」です。慢性期のものが急性期のような状態になることはありますが(急性転化)、急性期を経て慢性期に移行することはありません。
日本人は慢性白血病よりも急性白血病の方が多く、著名人の罹患で報道されるケースもほとんどが急性です。高齢者の場合は、急性骨髄性白血病を発症する例が多く、小児では急性リンパ性白血病が約7割を占めます。
急性骨髄性白血病は
風邪と似た症状
急性白血病は、骨髄の中で未熟な細胞が増え、正常な血液をつくる力が弱まることから、さまざまな症状が出ます。正常な白血球の割合が少なくなると抵抗力が落ちて発熱しやすい、血を固める血小板が少なくなると鼻血が止まらない、歯茎から血が出やすい、あざができやすい、などの症状が見られます。また、赤血球が少なくなると貧血で疲れやすい、息切れなどの症状も起こります。症状は風邪に似ていますが、なかなか治らない点が通常の風邪と異なります。
慢性の場合は進行がゆるやかで、ある程度進行するまで症状がないことから、症状を自覚する前に健康診断などで見つかるケースが多くなります。慢性白血病の多くを占める慢性骨髄性白血病は、以前は移植が唯一の根治治療でしたが、症状が悪化する前に治療を始めれば、イマチニブなどの分子標的薬※の内服のみで白血病細胞をコントロールができるようになりました。さらに近年では、細胞のコントロールが非常にうまくいっている人の中には、一定の割合で最終的に服薬をやめる人も出てきています。ただし、慢性白血病は治療しないと急性に転化するため、早く治療を受けることが重要です。
※分子標的薬:腫瘍細胞の増殖や湿潤などに関わる特定分子を標的にした薬剤。腫瘍の進行や転移を抑制する。
治療の柱は
白血病細胞をゼロに近づける化学療法
治療が早急に必要となるのは、急性の白血病です。急性の白血病を発病した時にはすでに血液の中で白血病細胞が全身を巡っています。このため固形がんと異なり、白血病には転移やステージの分類はありません。細胞の数やがん化の範囲よりも、遺伝子異常のタイプが治りやすいか、治りにくいかということが予後に影響します。例えば、急性前骨髄球性白血病は、以前は最も治りにくいタイプの白血病でしたが、現在はビタミンA誘導体(レチノイン酸)が治療に用いられるようになり、高い治療効果が得られるようになっています。
治療の基本は、抗がん剤などの薬を投与する化学療法で白血病細胞をゼロに近づけることです。治りやすい遺伝子異常のタイプであれば、抗がん剤治療を行います。
最初の段階で行うのは、症状の落ち着いた「寛解(かんかい)」という状態を目指して大量の抗がん剤を投与する「寛解導入療法」です。投薬する7日間を1コースとして、1〜2コースを約1ヵ月かけて行うことで、70〜80%は寛解に至ります。ただし、これだけではわずかに残った白血病細胞により再発してしまうため、次の段階として3コース以上の抗がん剤投与を行う「地固め療法」を行います。トータルでは5〜6ヵ月が治療期間の目安ですが、その後、場合によっては状態を維持するための「維持強化療法」を追加することもあります。急性リンパ性白血病の場合は、約2年かけて白血病細胞の減少・根絶と再発予防を目的とする維持強化療法※まで行います。
※維持強化療法:完全寛解を維持するために行う治療。主に通院で、少量の抗がん剤による治療を1~2年間続ける。治療により完全寛解が5年以上続けば急性リンパ性白血病は治癒したと考えられる。
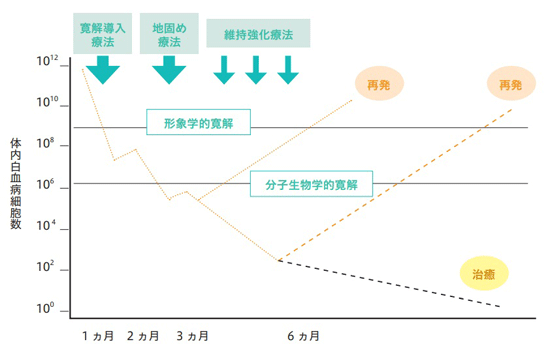
段階的に白血病細胞の数を少なくしていく
寛解導入療法 (1〜2コース、約1ヵ月)
地固め療法(3コース以上)
維持強化療法(治療開始時から2 年間)
医療の進歩により
治療の選択が可能に
抗がん剤だけでの治療が難しい場合は、造血幹細胞移植を検討します。現在行われている治療は骨髄移植以外にも、
※1臍帯血移植:出産時に取り出したへその緒の血液の造血幹細胞を用いて移植する。
※2末梢血幹細胞移植:白血球を増やす薬を投与した後、血液中に流れ出した造血幹細胞を採取し移植する。
通常、ドナーは血縁者や骨髄バンクドナーなどから選択されます。しかし、近年では、HLA※という遺伝子の型が半分合っていない人からの移植となる「ハプロ移植」が可能になるなど、対象となるドナーの選択の幅が広がってきました。また、前処置の抗がん剤や放射線治療の強度を落として行う「ミニ移植」や、移植後の感染管理の改善なども進み、移植を受けられる人が増えてきました。
※HLA:Human Leukocyte Antigen; HLA、ヒト白血球型抗原。白血球をはじめとする体内の細胞の表面に存在する特殊なタンパク質のグループ。人によって構造に微妙な違いがある。
また、負担の大きい移植に頼らないという観点から、標準的な化学療法が効かない、あるいは再発するような場合の選択肢として、新薬の開発が進んでいます。例えば、2019年にCAR-T療法(血球に、白血病細胞を攻撃しやすくする遺伝子操作を加えて体に戻す免疫療法)が保険適応となりました。このような治療が移植の代替治療となり得るかどうかはまだわかりませんが、注目される治療です。
白血病細胞は血液中に存在するためサンプルが取りやすく、他のがんに比べても研究の進捗が早い分野です。今後も新薬が多く開発され、治療成績が改善される可能性があります。
急性白血病は、長い闘病を強いられる病気ですが、長期的に良い状態を保ち社会復帰している人も増えてきています。正しく病気を理解し、気になる症状がある場合には、医療機関を受診しましょう。
1997年東京医科歯科大学卒業。横浜赤十字病院で勤務後、東京医科歯科大学大学院修了。同大学病院血液内科を経て、2010年より東京都立駒込病院へ。専門は血液内科学・造血細胞移植。2016年、便移植により同種造血幹細胞移植後の合併症が改善することをまとめた世界初の論文を発表。日本血液学会専門医・指導医、日本内科学会総合内科専門医、日本造血細胞移植学会認定医。